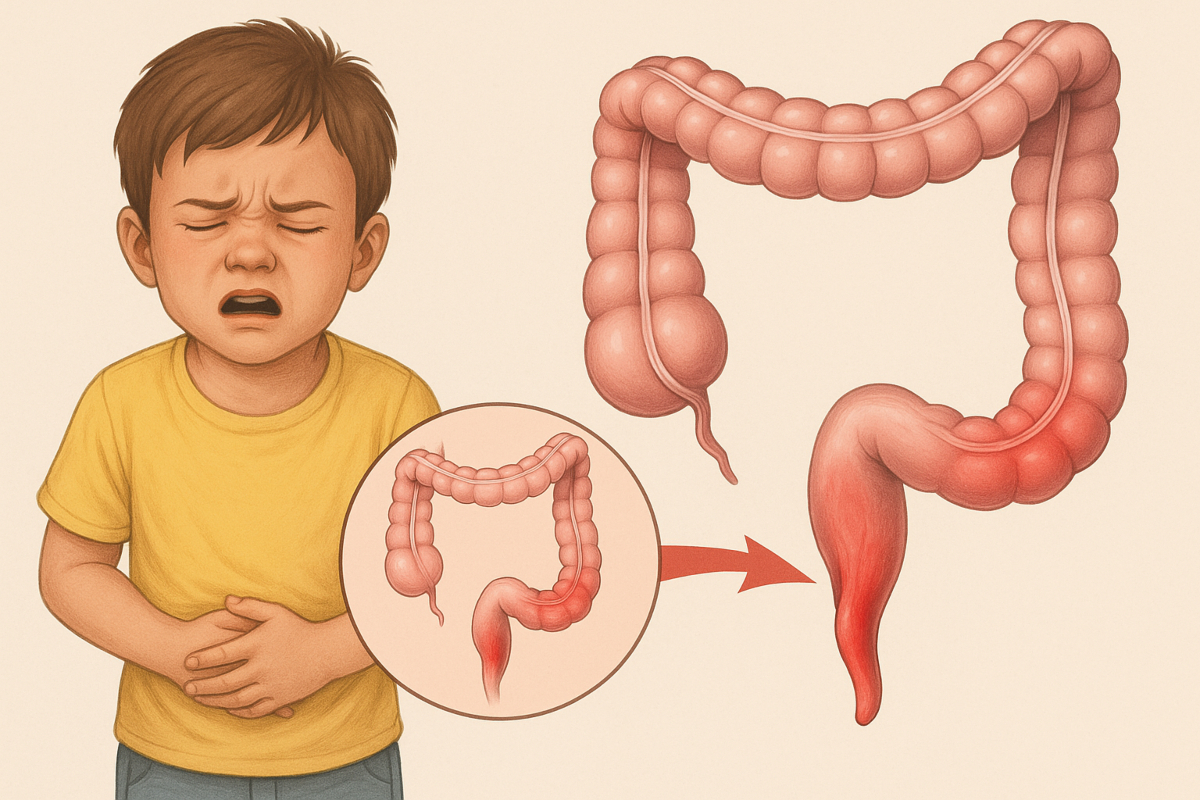
Appendicitis in Kids: एपेंडिसाइटिस को आमतौर पर किशोरों और वयस्कों से जोड़ा जाता है, लेकिन यह बीमारी छोटे बच्चों को भी प्रभावित कर सकती है. विशेषज्ञों का कहना है कि एपेंडिक्स की सूजन से जुड़ी यह स्थिति बच्चों में आपातकालीन पेट की सर्जरी के प्रमुख कारणों में से एक है। “एपेंडिसाइटिस किसी भी उम्र में हो सकता है, यहां तक कि बहुत छोटे बच्चों में भी,” ऐसा कहना है डॉ. शंदीप कुमार सिन्हा का, जो गुरुग्राम स्थित मेडनाटा-द मेडिसिटी में पीडियाट्रिक सर्जरी और यूरोलॉजी विभाग के निदेशक हैं. आगे कहते हुए उन्होंने बताया कि, “हालांकि यह आमतौर पर पांच साल से बड़े बच्चों में पाया जाता है, लेकिन हमने टॉडलर्स यानी एक से तीन साल के बच्चों में भी इसके मामले देखे हैं. छोटे बच्चों में लक्षण अस्पष्ट होते हैं, जिससे पहचान करना मुश्किल हो जाता है.”
किस उम्र के बच्चों को ज्यादा खतरा
एपेंडिक्स एक छोटी सी नली के आकार की थैली होती है जो बड़ी आंत से जुड़ी होती है. जब यह मल, संक्रमण या सूजे हुए लसीका ऊतक के कारण अवरुद्ध हो जाती है, तो यह सूज जाती है और उसमें पस भरने लगता है. अगर समय रहते इलाज न हो तो यह फट सकता है और पेट की गुहा (एब्डोमिनल कैविटी) में एक गंभीर व जानलेवा संक्रमण पेरीटोनाइटिस हो सकता है. एपेंडिसाइटिस आमतौर पर 10 से 19 वर्ष की उम्र के बच्चों में ज्यादा देखा जाता है, लेकिन छोटे बच्चे भी इससे अछूते नहीं हैं.
क्या है इस बीमारी के संकेत?
इस बीमारी के सामान्य संकेतों में पेट दर्द (जो नाभि के पास शुरू होकर पेट के निचले दाएं हिस्से में जाता है), बुखार, मतली, उल्टी और भूख में कमी शामिल हैं. कुछ बच्चों को कब्ज या दस्त भी हो सकते हैं. बहुत छोटे बच्चों में पेट फूला हुआ दिख सकता है, चिड़चिड़ापन हो सकता है, या बच्चा खाना खाने से इंकार कर सकता है. ये ही एकमात्र संकेत हो सकते हैं.
सबसे बड़ी समस्या देर से पहचान
डॉ. सिन्हा कहते हैं, “छोटे बच्चे हमेशा अपने लक्षणों को ठीक से बता नहीं पाते. बच्चों में एपेंडिसाइटिस की सबसे बड़ी समस्या है देर से पहचान. पांच साल से छोटे बच्चों में लक्षण शुरू होने के 24 घंटे के भीतर ही एपेंडिक्स फट सकता है, इसलिए माता-पिता और देखभाल करने वालों को बहुत सतर्क रहने की जरूरत है.” जब डॉक्टरों को एपेंडिसाइटिस की आशंका होती है, तो वे आमतौर पर शारीरिक जांच, खून की जांच और अल्ट्रासाउंड या सीटी स्कैन जैसे इमेजिंग टेस्ट कराते हैं.
रेडिएशन का खतरा
डॉ. सिन्हा के अनुसार, “इन सभी में सबसे अहम है किसी अनुभवी पीडियाट्रिक सर्जन द्वारा किया गया क्लीनिकल परीक्षण. छोटे बच्चों में हम आमतौर पर सीटी स्कैन से बचते हैं क्योंकि इसमें रेडिएशन का खतरा होता है और इसे केवल विशेष मामलों में किया जाता है.” अगर एपेंडिसाइटिस की पुष्टि हो जाए, तो आमतौर पर उपचार में एपेंडिक्स को शल्य चिकित्सा द्वारा निकालना (एपेंडेक्टॉमी) शामिल होता है.
एंटीबायोटिक्स के माध्यम से बिना सर्जरी इलाज
कुछ शुरुआती मामलों में, जहां एपेंडिक्स नहीं फटा होता, वहां एंटीबायोटिक्स के माध्यम से बिना सर्जरी इलाज किया जा सकता है. हालांकि, सर्जरी को अभी भी सबसे सुरक्षित और आम उपचार माना जाता है. रिकवरी का समय अलग-अलग हो सकता है. ज्यादातर बच्चे सर्जरी के बाद जल्दी ठीक हो जाते हैं और कुछ ही दिनों में घर जा सकते हैं. अगर एपेंडिक्स फट चुका हो, तो अस्पताल में ज्यादा दिन रहना और अंतःशिरा (IV) एंटीबायोटिक्स की जरूरत होती है.
समय पर इलाज से जटिलताओं का खतरा काफी कम
स्वास्थ्य विशेषज्ञ माता-पिता से अपील करते हैं कि अगर बच्चे को लगातार पेट दर्द हो, विशेष रूप से निचले दाएं हिस्से में और साथ में बुखार, मतली या उल्टी हो, तो तुरंत डॉक्टर से संपर्क करें. “एपेंडिसाइटिस के मामलों में समय बेहद अहम होता है,” ऐसा कहना है डॉ. रमन कुमार का, जो अकेडमी ऑफ फैमिली फिजिशियंस ऑफ इंडिया के चेयरमैन हैं. “जल्दी पहचान और समय पर इलाज से जटिलताओं का खतरा काफी कम हो जाता है.” जहां हर घंटा मायने रखता है, वहां समय रहते चेतावनी संकेतों को पहचानना न सिर्फ बच्चे को दर्द से बचा सकता है, बल्कि उसकी जान भी बचा सकता है.
Disclaimer: हमारी खबरें जनसामान्य के लिए हितकारी हैं. लेकिन दवा या किसी मेडिकल सलाह को डॉक्टर से परामर्श के बाद ही लें.